Thư viện số CYQ » Tài liệu Thư viện số » Dược Lý Thuốc Tác Dụng Trên Quá Trình Đông Máu Và Tiêu Fibrin
(162)
(3)
(0)
(0)
(0)
(24)
(4469)
(2)
Đông máu là trạng thái tự bảo vệ của cơ thế khi có chảy máu. Vì các nguyên nhân khác nhau làm ngăn cản hoặc đẩy nhanh quá trình đông máu, gây ra sự mất máu hoặc hình thành cục máu đông, có thể nguy hiểm đến tính mạng. Vậy các thuốc tác dụng trên quá trình đông máu có những loại nào và tác dụng của chúng ra sao. Cùng tìm hiểu với qua bài viết dưới đây.
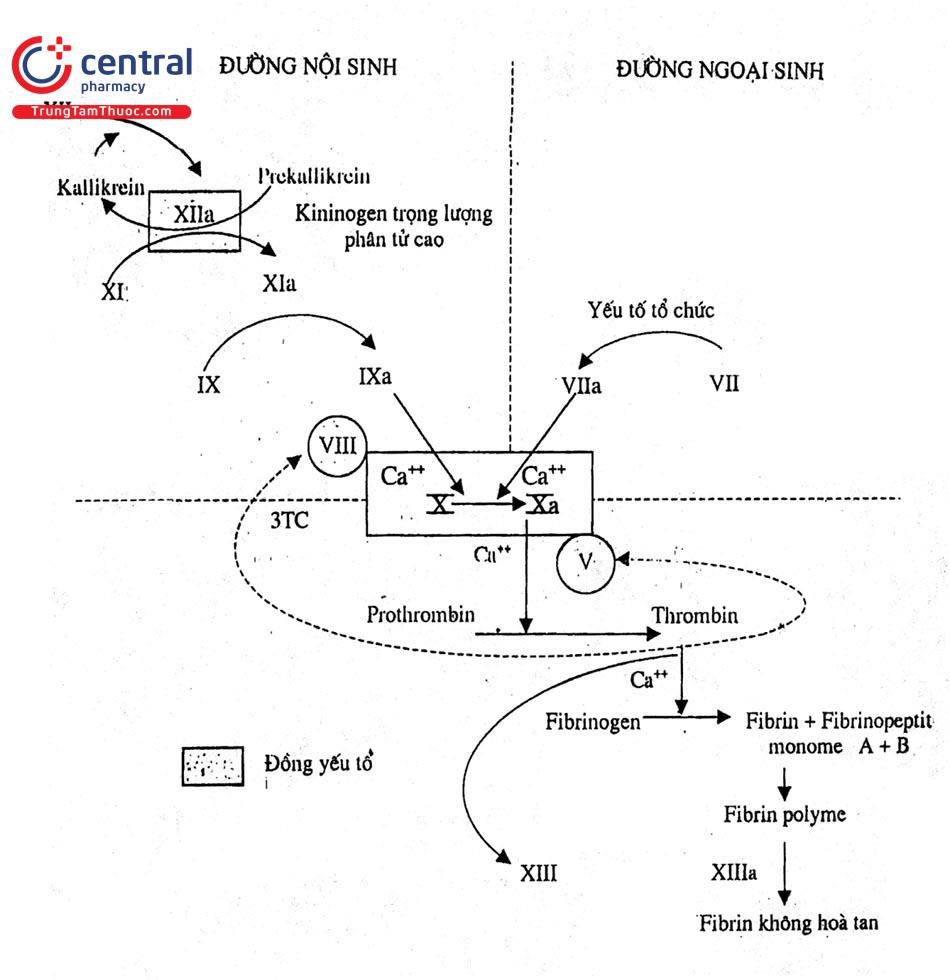
Đông máu là trạng thái tự bảo vệ của cơ thế khi có chảy máu. Sau khi ra khỏi lòng mạch 2 – 4 phút, máu đông lại. Đông máu nghĩa là máu chuyển từ thể lỏng sang thể đặc nhờ chuyển fibrinogen hoà tan trong huyết tương thành fibrin không hoà tan dưới xúc tác của thrombin. Thrombin được thành lập từ prothrombin nhờ xúc tác của prothrombinase (hay thrombokinase). Thrombokinase được sinh ra theo hai đường:
Hai loại thrombokinase trên nhờ các yếu tố X, V và Ca++ được hoạt hoá xúc tác prothrombin chuyển thành thrombin. Thrombin chuyển fibrinogen thành fibrin. Fibrin có tác dụng kìm huyết cầu trong mạng lưới dần dần co thắt lại làm cho máu đông.
Quá trình đông máu diễn ra qua 3 giai đoạn:
Giúp cầm máu, ngăn chặn sự mất máu và giữ máu ở trong mạch máu. Có thể chia làm 2 loại:
Thuốc chống đông máu là loại thuốc giúp ngăn ngừa cục máu đông. Chúng được dùng cho những người có nguy cơ cao bị cục máu đông, để giảm nguy cơ mắc các bệnh nghiêm trọng như đột quỵ và đau tim. [1]
Thuốc chống đông máu toàn thân:
Thuốc chống đông máu tại chỗ: natri citrat.

Sau đây là dược lý các thuốc tác dụng trên quá trình đông máu
Thuốc làm đông máu có tác dụng cầm máu nhanh, chống sự phân giải fibrin, giảm tính thấm của thành mao mạch, làm cho máu ngừng chảy.
Nguồn gốc: là vitamin tan trong dầu, được tổng hợp ở gan. Có 4 loại:
– Vitamin K1 (phetomenadion): có ở thực vật, như bắp cải, cà chua…
– Vitamin K2: do vi khuẩn ruột tổng hợp.
– Vitamin K3 và vitamin K4: tổng hợp. Vào cơ thể vitamin K3 chuyển thành Vitamin K2 có hoạt tính vì thế vitamin K3 có tác dụng chậm.
Vitamin K tan trong dầu, cần acid mật, dịch tụy nhũ hoá mới hấp thu qua ruột được. Loại vitamin K tổng hợp tan được ở trong nước, vào được tuần hoàn. Thuốc qua máu tới gan. Xuất hiện tác dụng sau tiêm 1 – 2 giờ hoặc sau uống 6 – 12 giờ và kéo dài 8 – 12 giờ. Vitamin K thải qua mật, dưới dạng liên hợp với acid glucuronic và một phần thải qua thận (15%).
Vitamin K có tác dụng làm đông máu bằng cách:
Các tiền chất của yếu tố đông máu II, VII, IX, X – gọi là PIVKA (Protein induced by vitamin K absence) chỉ có hoạt tính khi gốc glutamat trong cấu trúc hoá học của nó được carboxyl hoá bởi hệ enzym ở microsom gan. Khi huyết tương chưa đủ vitamin K, các tiền chất đó chưa chuyển thành các yếu tố đông máu có hoạt tính được. Khi có mặt vitamin K thì vitamin K hoạt hoá hệ thống enzym ở microsom gan, nên PIVKA được carboxyl hoá, chuyển thành các yếu tố đông máu II, VII, IX, X có hoạt tính và kết hợp với Ca++ trên bề mặt tiểu cầu, chuyển fibrinogen thành fibrin cùng với xúc tác của thrombin tạo nên quá trình đông máu.
Thuốc được chỉ định sử dụng trong các trường hợp sau:
Không dùng vitamin K khi chảy máu mà nguyên nhân không phải do thiếu vitamin K, ví dụ chảy máu mất máu trong chấn thương, trong chảy máu đường tiêu hoá nặng do viêm, loét dạ dày – tá tràng hoặc thủng dạ dày; sốc mất máu…
Ca++ cần để hoạt hoá các yếu tố đông máu, nhất là yếu tố VIII, IX, X và chuvển prothrombin thành thrombin để tham gia vào quá trình đông máu.
Liều trung bình: uống 2 – 4g/ngày. Dùng cách quãng 3 – 4 ngày/đợt.
Là tinh chất máu toàn phần, đặc biệt có tinh chất của tiểu cầu có tác dụng làm đông máu và cầm máu.
Coagulen ống 20mL, uống 1 – 5 ống/ngày.
Hemocoagulen: ống 5ml, tiêm tĩnh mạch 1 – 2 ống/ngày. Trường hợp nặng có thể dùng tới 4 ống/ngày.
Làm tăng sức bền của mao mạch, làm giảm tính thấm thành mạch, từ đó giảm thời gian chảy máu. Thuốc có tác dụng kéo dài 6-24 giờ sau tiêm.
Thuốc được chỉ định trong trường hợp:
Tác dụng và cơ chế tương tự adrenoxyl. Uống 750 – 1500mg/ngày, tiêm bắp 250 – 500mg/ngày.
Gồm các enzym làm đông máu:
Thrombokinase: là tinh chất não và phổi của động vật, có thrombokinase và các yếu tố đông máu khác. Được dùng trong các trường hợp: chảy máu ít, tại chỗ, thường xuyên (chảy máu cam, răng miệng). Nếu chảy máu nhiều phải kết hợp với băng chặt.
Thrombin: xúc tác chuyển fibrinogen thành fibrin đơn phân, sau đó các fibrin đơn phân được kết hợp với nhau tạo thành các polymer fibrin không tan trong huyết tương.
Thuốc chỉ được dùng tại chỗ, tuyệt đối không dùng tiêm tĩnh mạch, tránh đông máu trong lòng mạch. Uống để điều trị chảy máu dạ dày.
Tác dụng và cơ chế
Thuốc được chỉ định trong các trường hợp sau:
Một số tác dụng không mong muốn có thể gặp phải trong quá trình sử dụng thuốc:
Chống chỉ định dùng thuốc trên các trường hợp sau:
Tương tác với các thuốc chống đông khác và các thuốc chống kết dính tiểu cầu: làm tăng tác dụng phụ gây chảy máu. Do đó không nên phối hợp chúng với nhau.
Trộn lẫn với Gentamicin, colistin, cephaloridin gây kết tủa, dẫn đến mất tác dụng của thuốc.
Heparin phân tử lượng thấp (1000 – 10000 DA):
Phòng bệnh: tiêm dưới da 20mg/lần/ngày.
Điều trị: tiêm dưới da 1mg/ kg/lần X 2 lần/ngày.
Phòng bệnh: tiêm dưới da 2500 IU/lần/ngày.
Điều trị: tiêm dưới da 100 IU/ kg X 2 lần/ngày, hoăc truyền tĩnh mạch 15 000 IU/24 giờ.
Phòng bệnh: tiêm dưới da 5000 – 7500 IU/lần/ngày.
Điều trị: tiêm dưới da 225 IU/lần X 2 lần/ngày, hoặc truyền tĩnh mạch 1000 IU/24 giờ.
Heparin phân tử lượng cao (10 000 – 30 000DA):
Thường truyền tĩnh mạch liều đầu 3000 – 5000 IU, sau đó truyền với liều 400 – 500 IU/ kg/24 giờ.
4 – 6 giờ sau khi bắt đầu truyền cần xét nghiệm kiểm tra tình hình đông máu. Liều tiếp theo căn cứ vào kết quả xét nghiệm trên.
Các dẫn xuất Coumarin và Indandion hay còn gọi là các thuốc chống đông kháng vitamin K.
Các dẫn xuất 4 – Hydroxy Coumarin gồm: Dicumarol, Warfarin, Ethyl bicoumacetat, Phenprocoumon.
Các dẫn xuất Indandion gồm: Phenyl – mdandion, Fluorophenyl – indandion, Clophenindion.
Hấp thu: Thuốc hấp thu tốt qua tiêu hoá. Liên kết mạnh với protein huyết tương: dicoumarol, marcoumar 99%, warfarin 97%, tremoxan 90%. Thời gian tác dụng kéo dài thường là 2 – 5 ngày.
Phân bố: Thuốc qua được rau thai và sữa mẹ. Nếu dùng thuốc trong ba tháng đầu của thai kỳ, có thể gây cho trẻ sơ sinh một số dị thường ở mắt, mũi, xương.
Chuyển hóa: Chuyển hoá qua microsom gan tạo chất chuyển hoá mất hoạt tính. Có chu kỳ gan – ruột.
Thải trừ: Thải trừ qua thận, một phần được thải qua phân. Thời gian bán thải của các thuốc nhìn chung hơi dài: dicoumarol khoảng 24 – 96 giờ, marcoumar là 156 giờ, warfarin natri là 37 giờ, acenocoumarin là 24 giờ, riêng tromexan thời gian bán thải ngắn (1-2 giờ).
Các dẫn xuất Coumarin và Indandion có cấu trúc gần giống cấu trúc của vitamin K, do đó nó ức chế cạnh tranh với enzym epoxid – reductase, từ đó làm cản trở việc khử vitamin K – epoxid để tạo thành vitamin K. Vitamin K cần cho sự carboxyl hoá các chất tiền yếu tố đông máu II, VII, IX, X thành các yếu tố II, VII, IX, X có hoạt tính để tham gia vào quá trình đông máu. Vì vậy thuốc có tác dụng chống đông.
Vì thuốc kháng lại tác dụng của vitamin K, tác động trên các yếu tố đông máu ở gan nên thuốc chỉ tác dụng in vivo.
Phòng hoặc điểu trị các bệnh huyết khối tắc mạch tương tự heparin.
Các tác dụng không mong muốn có thể gặp phải khi dùng thuốc:
Một số thuốc làm tăng tác dụng và tăng độc tính của Coumarin và Indandion:
Ngược lại một số thuốc làm giảm tác dụng và giảm độc tính của Coumarin và Indandion:
Người cao tuổi (trên 70 tuổi), yếu, cao huyết áp, loét dạ dày – tá tràng tiến triển; chảy máu đường tiêu hoá, viêm tụy cấp.
Tai biến mạch máu não, chấn thương.
Suy gan, thận, người mang thai, thời kỳ cho con bú.
Các thuốc chống đông này liều dùng phụ thuộc vào từng cá thể, vì vậy trong điều trị cần duy trì tỉ lệ prothrombin là 20% so với bình thường.
Một số nét về hiện tượng tập kết tiểu cầu
Tiểu cầu có chức năng làm đông máu. Bình thường nó không bám vào thành mạch và không tập kết được, do bề mặt của nó có một lớp glycoprotein ngăn cản tiểu cầu dính vào nội mạc bình thường.
Khi thành mạch bị tổn thương, tiểu cầu nhanh chóng được hoạt hoá, dính vào collagen ở lớp dưới nội mạc, phủ chỗ nội mạc bị tổn thương, đồng thời giải phóng các chất, như adenosin diphosphat (ADP), serotonin, fibronectin, yếu tố Willebrand làm tăng Ca++ trong tiểu cầu, hoạt hoá receptor GP IIb/IIIa trên màng tiểu cầu, giúp cho việc gắn fibrin vào màng tiểu cầu, làm chúng tập kết lại, tham gia vào quá trình đông máu.
Các thuốc chống kết tập tiểu cầu có tác dụng chống đông máu, được dùng để phòng, chống huyết khối – nghẽn mạch.
Tuy với tác dụng kinh điển là chống viêm, hạ sốt, giảm đau, song nhiều năm gần đây, aspirin đang được quan tâm dùng trong các bệnh tim mạch với tác dụng ngăn kết tập tiểu cầu để phòng, chống huyết khối – nghẽn mạch.
Aspirin có tác dụng chống kết tập tiểu cầu bằng cách:
Aspirin và các thuốc chống viêm không steroid (NSAIDs) ức chế enzym thromboxan synthetase, dẫn đến giảm tổng hợp thromboxan A2 (TXA2) của tiểu cầu làm cho tiểu cầu không kết tập được (vì TXA2 có tác dụng làm ngưng kết tiểu cầu).
Aspirin còn acetyl hoá phần có hoạt tính của cyclooxygenase, làm mất tác dụng của enzym này nên làm giảm tổng hợp thromboxan A2 của tiểu cầu. Vì vậy máu không đông được.
Liều 300mg – 1g thuốc đã ức chế mạnh cyclooxygenase của tiểu cầu, làm giảm tổng hợp TXA2 nên có tác dụng chống đông máu. Liều cao (> 2g) ức chế cả cyclooxygenase của thành mạch, làm giảm tổng hợp prostaglandin I2 (PGI2). PGI2 là chất đối kháng tác dụng với TXA2 nên tác dụng ức chế kết tập tiểu cầu của thuốc bị hạn chế. Liều cao aspirin cũng làm giảm tổng hợp prothrombin, có thể do đối kháng với vitamin K. Aspirin còn có ái lực với receptor ở màng tiểu cầu giúp ổn định màng, làm cho ADP không giải phóng ra được khỏi màng và không tham gia được vào kết tập tiểu cầu.
.jpg)
Phối hợp nhiều loại thuốc chống kết tập tiểu cầu cho tác dụng hiệp đồng, có thể gây chảy máu, ví dụ: aspirin phối hợp dipyridamol.
Những thuốc khi dùng đơn lẻ thì ức chế yếu sự kết tập tiểu cầu, nhưng khi kết hợp với thuốc tác dụng mạnh cũng có thể gậy chảy máu nguy hiểm, như aspirin, các dẫn xuất indandion dùng cùng clopromazin, imipramin, Amitriptylin, prometazin, cloroquin, furosemid, nitrofurantoin, penicillin liều cao, dextran.
Tăng tác dụng chống đông máu khi dùng thuốc chống kết dính tiểu cầu với các thuốc chống đông có cơ chế khác như coumarin, heparin… có thể gây chảy máu nguy hiểm.
Dự phòng trong huyết khối tim mạch.
Dự phòng trong đau thắt ngực, đặc biệt trong đau thắt ngực không ổn định.
Dự phòng tránh tái phát của cơn đột quị (thiếu máu não, thiếu máu tim cục bộ).
Loét đường tiêu hoá, những tổn thương có thể gây chảy máu (chấn thương, tai biến mạch máu não… ), tăng huyết áp.
Rối loạn cầm máu do mọi nguyên nhân.
Suy gan, tổn thương gan.
Người mang thai.
Chế phẩm: xem bài thuốc hạ sốt, giảm đau, chống viêm.
Liều dùng: thường dùng liều thấp 100 – 160mg/ngày.
Ức chế sát nhập adenosin vào tiểu cầu và vào tế bào nội mô mao mạch, ức chế phosphodiesterase, làm tăng AMPV tiểu cầu nên có tác dụng chống kết dính tiểu cầu.
Viên 25, 75 mg. uống 75 – 150mg/ngày chia 2 lần.
Là dẫn xuất Thienopyridin.
Hấp thu nhanh qua tiêu hoá. Thời gian bán thải khoảng 30 giờ. Tác dụng kéo dài 4 ngày sau dùng thuốc và còn kéo dài 4 ngày sau ngừng thuốc.
Ức chế gắn ADP vào receptor của nó trên màng tiểu cẩu, nên cản trở hoạt hoá receptor GP II,/ IIIa, là một loại receptor giúp cho fibrin gắn vào màng tiểu cầu để ngưng kết tiểu cầu. Do vậy làm giảm quá trình kết tụ tiểu cầu.
Làm tăng lượng PGD2 và PGE1 trong tiểu cầu, có tác dụng chống kết dính tiểu cầu và kéo dài thời gian chảy máu.
Viên 125mg. Uống 2 viên/ngày, trong bữa ăn.
Là dẫn xuất Thienopyridin, có cấu trúc hoá học giống Ticlopidin, củng cố tác dụng chống kết tập tiểu cầu cơ chế như Ticlopidin.
Liều thường dùng uống 75mg/lần/ngày.
– Các chất ức chế receptor GP IIb/IIIa của tiểu cầu: Tirofiban và Lamifiban đang được ứng dụng ở lâm sàng. Dùng phối hợp với Heparin có hiệu quả tốt trong nhồi máu cơ tim, cơn đau thắt ngực không ổn định.
Các thuốc này làm tiêu fibrin giúp cho cục máu đông mới hình thành có thể tan trở lại, như vậy sẽ tránh được tắc nghẽn mạch, máu đọng ở phổi, màng phổi, nhồi máu cơ tim.
Sự phân huỷ fibrin: Fibrin phân huỷ được là nhờ plasmin. Bình thường trong máu chỉ có plasminogen chưa có hoạt tính. Trong điều kiện nhất định, các chất hoạt hoá sẽ giải phóng khỏi các mô và hoạt hoá được plasminogen thành plasmin làm tiêu fibrin và fibrinogen.
Streptokinase phân lập từ liên cầu khuẩn tan máu nhóm A. Thuốc tạo phức với tiền chất plasminogen để xúc tác phản ứng chuyển plasminogen thành plasmin để plasmin làm tiêu fibrin.
Streptokinase còn xúc tác phản ứng thuỷ phân nucleoproein thành base purin tự do và pyrimidin nucleotid giúp cho việc làm tan sợi huyết, tiêu fibrin.
Streptokinase là “protein lạ” nên có tính kháng nguyên.
Liều khởi đầu: tiêm truyền tĩnh mạch 250 000 – 600 000 IU pha trong nước muối sinh lý 0,9% (1500 000 IU trong l00mL) trong 30phút.
Sau đó mỗi giờ 100 000 – 150 000 IU. Dùng 24 – 48 giờ, có thể dùng tới 1 tuần.
Các thuốc khác
Urokinase, Anistreplase (Aminase), Alteplase (tissue Plasminogen Activator tPA).
Trong một số các trạng thái bệnh lý làm tiêu nhanh fibrin gây chảy máu trầm trọng, như bệnh tăng plasmin trong máu; rối loạn đông máu; tiêu fibrin cấp; những trường hợp này cần phải dùng các thuốc chống tiêu fibrin.
Aprotinin Là các đa peptid lấy từ tụy, tuyến mang tai, phổi, gan của động vật, điều chế đắt tiền.
Thời gian bán thải ngắn, uống mất tác dụng nên phải tiêm. Thuốc thải qua thận, dưới dạng mất hoạt tính, không dùng chống tiêu fibrin đường tiết niệu.
Thuốc tạo phức với plasmin – “aprotinin – plasmin” không còn hoạt tính của plasmin.
Aprotinin còn ức chế được các enzym huỷ protein khác: trypsin, chymotrypsin, kalikrein.
Thuốc có thể gây dị ứng.
Bao gồm các thuốc sau:
Các thuốc tổng hợp chống tiêu fibrin bằng cách:
Đông máu là trạng thái tự bảo vệ của cơ thế khi có chảy máu. Vì các nguyên nhân khác nhau làm ngăn cản hoặc đẩy nhanh quá trình đông máu, gây ra sự mất máu hoặc hình thành cục máu đông, có thể nguy hiểm đến tính mạng. Vậy các thuốc tác dụng trên quá trình đông máu có những loại nào và tác dụng của chúng ra sao. Cùng tìm hiểu với qua bài viết dưới đây.
Đông máu là trạng thái tự bảo vệ của cơ thế khi có chảy máu. Sau khi ra khỏi lòng mạch 2 – 4 phút, máu đông lại. Đông máu nghĩa là máu chuyển từ thể lỏng sang thể đặc nhờ chuyển fibrinogen hoà tan trong huyết tương thành fibrin không hoà tan dưới xúc tác của thrombin. Thrombin được thành lập từ prothrombin nhờ xúc tác của prothrombinase (hay thrombokinase). Thrombokinase được sinh ra theo hai đường:
Hai loại thrombokinase trên nhờ các yếu tố X, V và Ca++ được hoạt hoá xúc tác prothrombin chuyển thành thrombin. Thrombin chuyển fibrinogen thành fibrin. Fibrin có tác dụng kìm huyết cầu trong mạng lưới dần dần co thắt lại làm cho máu đông.
Quá trình đông máu diễn ra qua 3 giai đoạn:

Giúp cầm máu, ngăn chặn sự mất máu và giữ máu ở trong mạch máu. Có thể chia làm 2 loại:
Thuốc chống đông máu là loại thuốc giúp ngăn ngừa cục máu đông. Chúng được dùng cho những người có nguy cơ cao bị cục máu đông, để giảm nguy cơ mắc các bệnh nghiêm trọng như đột quỵ và đau tim. [1]
Thuốc chống đông máu toàn thân:
Thuốc chống đông máu tại chỗ: natri citrat.

Sau đây là dược lý các thuốc tác dụng trên quá trình đông máu
Thuốc làm đông máu có tác dụng cầm máu nhanh, chống sự phân giải fibrin, giảm tính thấm của thành mao mạch, làm cho máu ngừng chảy.
Nguồn gốc: là vitamin tan trong dầu, được tổng hợp ở gan. Có 4 loại:
– Vitamin K1 (phetomenadion): có ở thực vật, như bắp cải, cà chua…
– Vitamin K2: do vi khuẩn ruột tổng hợp.
– Vitamin K3 và vitamin K4: tổng hợp. Vào cơ thể vitamin K3 chuyển thành Vitamin K2 có hoạt tính vì thế vitamin K3 có tác dụng chậm.
Vitamin K tan trong dầu, cần acid mật, dịch tụy nhũ hoá mới hấp thu qua ruột được. Loại vitamin K tổng hợp tan được ở trong nước, vào được tuần hoàn. Thuốc qua máu tới gan. Xuất hiện tác dụng sau tiêm 1 – 2 giờ hoặc sau uống 6 – 12 giờ và kéo dài 8 – 12 giờ. Vitamin K thải qua mật, dưới dạng liên hợp với acid glucuronic và một phần thải qua thận (15%).
Vitamin K có tác dụng làm đông máu bằng cách:
Các tiền chất của yếu tố đông máu II, VII, IX, X – gọi là PIVKA (Protein induced by vitamin K absence) chỉ có hoạt tính khi gốc glutamat trong cấu trúc hoá học của nó được carboxyl hoá bởi hệ enzym ở microsom gan. Khi huyết tương chưa đủ vitamin K, các tiền chất đó chưa chuyển thành các yếu tố đông máu có hoạt tính được. Khi có mặt vitamin K thì vitamin K hoạt hoá hệ thống enzym ở microsom gan, nên PIVKA được carboxyl hoá, chuyển thành các yếu tố đông máu II, VII, IX, X có hoạt tính và kết hợp với Ca++ trên bề mặt tiểu cầu, chuyển fibrinogen thành fibrin cùng với xúc tác của thrombin tạo nên quá trình đông máu.
Thuốc được chỉ định sử dụng trong các trường hợp sau:
Không dùng vitamin K khi chảy máu mà nguyên nhân không phải do thiếu vitamin K, ví dụ chảy máu mất máu trong chấn thương, trong chảy máu đường tiêu hoá nặng do viêm, loét dạ dày – tá tràng hoặc thủng dạ dày; sốc mất máu…
Ca++ cần để hoạt hoá các yếu tố đông máu, nhất là yếu tố VIII, IX, X và chuvển prothrombin thành thrombin để tham gia vào quá trình đông máu.
Liều trung bình: uống 2 – 4g/ngày. Dùng cách quãng 3 – 4 ngày/đợt.
Là tinh chất máu toàn phần, đặc biệt có tinh chất của tiểu cầu có tác dụng làm đông máu và cầm máu.
Coagulen ống 20mL, uống 1 – 5 ống/ngày.
Hemocoagulen: ống 5ml, tiêm tĩnh mạch 1 – 2 ống/ngày. Trường hợp nặng có thể dùng tới 4 ống/ngày.
Làm tăng sức bền của mao mạch, làm giảm tính thấm thành mạch, từ đó giảm thời gian chảy máu. Thuốc có tác dụng kéo dài 6-24 giờ sau tiêm.
Thuốc được chỉ định trong trường hợp:
Tác dụng và cơ chế tương tự adrenoxyl. Uống 750 – 1500mg/ngày, tiêm bắp 250 – 500mg/ngày.
Gồm các enzym làm đông máu:
Thrombokinase: là tinh chất não và phổi của động vật, có thrombokinase và các yếu tố đông máu khác. Được dùng trong các trường hợp: chảy máu ít, tại chỗ, thường xuyên (chảy máu cam, răng miệng). Nếu chảy máu nhiều phải kết hợp với băng chặt.
Thrombin: xúc tác chuyển fibrinogen thành fibrin đơn phân, sau đó các fibrin đơn phân được kết hợp với nhau tạo thành các polymer fibrin không tan trong huyết tương.
Thuốc chỉ được dùng tại chỗ, tuyệt đối không dùng tiêm tĩnh mạch, tránh đông máu trong lòng mạch. Uống để điều trị chảy máu dạ dày.

Tác dụng và cơ chế
Thuốc được chỉ định trong các trường hợp sau:
Một số tác dụng không mong muốn có thể gặp phải trong quá trình sử dụng thuốc:
Chống chỉ định dùng thuốc trên các trường hợp sau:
Tương tác với các thuốc chống đông khác và các thuốc chống kết dính tiểu cầu: làm tăng tác dụng phụ gây chảy máu. Do đó không nên phối hợp chúng với nhau.
Trộn lẫn với Gentamicin, colistin, cephaloridin gây kết tủa, dẫn đến mất tác dụng của thuốc.
Heparin phân tử lượng thấp (1000 – 10000 DA):
Phòng bệnh: tiêm dưới da 20mg/lần/ngày.
Điều trị: tiêm dưới da 1mg/ kg/lần X 2 lần/ngày.
Phòng bệnh: tiêm dưới da 2500 IU/lần/ngày.
Điều trị: tiêm dưới da 100 IU/ kg X 2 lần/ngày, hoăc truyền tĩnh mạch 15 000 IU/24 giờ.
Phòng bệnh: tiêm dưới da 5000 – 7500 IU/lần/ngày.
Điều trị: tiêm dưới da 225 IU/lần X 2 lần/ngày, hoặc truyền tĩnh mạch 1000 IU/24 giờ.
Heparin phân tử lượng cao (10 000 – 30 000DA):
Thường truyền tĩnh mạch liều đầu 3000 – 5000 IU, sau đó truyền với liều 400 – 500 IU/ kg/24 giờ.
4 – 6 giờ sau khi bắt đầu truyền cần xét nghiệm kiểm tra tình hình đông máu. Liều tiếp theo căn cứ vào kết quả xét nghiệm trên.
Các dẫn xuất Coumarin và Indandion hay còn gọi là các thuốc chống đông kháng vitamin K.
Các dẫn xuất 4 – Hydroxy Coumarin gồm: Dicumarol, Warfarin, Ethyl bicoumacetat, Phenprocoumon.
Các dẫn xuất Indandion gồm: Phenyl – mdandion, Fluorophenyl – indandion, Clophenindion.

Hấp thu: Thuốc hấp thu tốt qua tiêu hoá. Liên kết mạnh với protein huyết tương: dicoumarol, marcoumar 99%, warfarin 97%, tremoxan 90%. Thời gian tác dụng kéo dài thường là 2 – 5 ngày.
Phân bố: Thuốc qua được rau thai và sữa mẹ. Nếu dùng thuốc trong ba tháng đầu của thai kỳ, có thể gây cho trẻ sơ sinh một số dị thường ở mắt, mũi, xương.
Chuyển hóa: Chuyển hoá qua microsom gan tạo chất chuyển hoá mất hoạt tính. Có chu kỳ gan – ruột.
Thải trừ: Thải trừ qua thận, một phần được thải qua phân. Thời gian bán thải của các thuốc nhìn chung hơi dài: dicoumarol khoảng 24 – 96 giờ, marcoumar là 156 giờ, warfarin natri là 37 giờ, acenocoumarin là 24 giờ, riêng tromexan thời gian bán thải ngắn (1-2 giờ).
Các dẫn xuất Coumarin và Indandion có cấu trúc gần giống cấu trúc của vitamin K, do đó nó ức chế cạnh tranh với enzym epoxid – reductase, từ đó làm cản trở việc khử vitamin K – epoxid để tạo thành vitamin K. Vitamin K cần cho sự carboxyl hoá các chất tiền yếu tố đông máu II, VII, IX, X thành các yếu tố II, VII, IX, X có hoạt tính để tham gia vào quá trình đông máu. Vì vậy thuốc có tác dụng chống đông.
Vì thuốc kháng lại tác dụng của vitamin K, tác động trên các yếu tố đông máu ở gan nên thuốc chỉ tác dụng in vivo.
Phòng hoặc điểu trị các bệnh huyết khối tắc mạch tương tự heparin.
Các tác dụng không mong muốn có thể gặp phải khi dùng thuốc:
Một số thuốc làm tăng tác dụng và tăng độc tính của Coumarin và Indandion:
Ngược lại một số thuốc làm giảm tác dụng và giảm độc tính của Coumarin và Indandion:
Người cao tuổi (trên 70 tuổi), yếu, cao huyết áp, loét dạ dày – tá tràng tiến triển; chảy máu đường tiêu hoá, viêm tụy cấp.
Tai biến mạch máu não, chấn thương.
Suy gan, thận, người mang thai, thời kỳ cho con bú.
Các thuốc chống đông này liều dùng phụ thuộc vào từng cá thể, vì vậy trong điều trị cần duy trì tỉ lệ prothrombin là 20% so với bình thường.
Một số nét về hiện tượng tập kết tiểu cầu
Tiểu cầu có chức năng làm đông máu. Bình thường nó không bám vào thành mạch và không tập kết được, do bề mặt của nó có một lớp glycoprotein ngăn cản tiểu cầu dính vào nội mạc bình thường.
Khi thành mạch bị tổn thương, tiểu cầu nhanh chóng được hoạt hoá, dính vào collagen ở lớp dưới nội mạc, phủ chỗ nội mạc bị tổn thương, đồng thời giải phóng các chất, như adenosin diphosphat (ADP), serotonin, fibronectin, yếu tố Willebrand làm tăng Ca++ trong tiểu cầu, hoạt hoá receptor GP IIb/IIIa trên màng tiểu cầu, giúp cho việc gắn fibrin vào màng tiểu cầu, làm chúng tập kết lại, tham gia vào quá trình đông máu.
Các thuốc chống kết tập tiểu cầu có tác dụng chống đông máu, được dùng để phòng, chống huyết khối – nghẽn mạch.
Tuy với tác dụng kinh điển là chống viêm, hạ sốt, giảm đau, song nhiều năm gần đây, aspirin đang được quan tâm dùng trong các bệnh tim mạch với tác dụng ngăn kết tập tiểu cầu để phòng, chống huyết khối – nghẽn mạch.
Aspirin có tác dụng chống kết tập tiểu cầu bằng cách:
Aspirin và các thuốc chống viêm không steroid (NSAIDs) ức chế enzym thromboxan synthetase, dẫn đến giảm tổng hợp thromboxan A2 (TXA2) của tiểu cầu làm cho tiểu cầu không kết tập được (vì TXA2 có tác dụng làm ngưng kết tiểu cầu).
Aspirin còn acetyl hoá phần có hoạt tính của cyclooxygenase, làm mất tác dụng của enzym này nên làm giảm tổng hợp thromboxan A2 của tiểu cầu. Vì vậy máu không đông được.
Liều 300mg – 1g thuốc đã ức chế mạnh cyclooxygenase của tiểu cầu, làm giảm tổng hợp TXA2 nên có tác dụng chống đông máu. Liều cao (> 2g) ức chế cả cyclooxygenase của thành mạch, làm giảm tổng hợp prostaglandin I2 (PGI2). PGI2 là chất đối kháng tác dụng với TXA2 nên tác dụng ức chế kết tập tiểu cầu của thuốc bị hạn chế. Liều cao aspirin cũng làm giảm tổng hợp prothrombin, có thể do đối kháng với vitamin K. Aspirin còn có ái lực với receptor ở màng tiểu cầu giúp ổn định màng, làm cho ADP không giải phóng ra được khỏi màng và không tham gia được vào kết tập tiểu cầu.
.jpg)
Phối hợp nhiều loại thuốc chống kết tập tiểu cầu cho tác dụng hiệp đồng, có thể gây chảy máu, ví dụ: aspirin phối hợp dipyridamol.
Những thuốc khi dùng đơn lẻ thì ức chế yếu sự kết tập tiểu cầu, nhưng khi kết hợp với thuốc tác dụng mạnh cũng có thể gậy chảy máu nguy hiểm, như aspirin, các dẫn xuất indandion dùng cùng clopromazin, imipramin, Amitriptylin, prometazin, cloroquin, furosemid, nitrofurantoin, penicillin liều cao, dextran.
Tăng tác dụng chống đông máu khi dùng thuốc chống kết dính tiểu cầu với các thuốc chống đông có cơ chế khác như coumarin, heparin… có thể gây chảy máu nguy hiểm.
Dự phòng trong huyết khối tim mạch.
Dự phòng trong đau thắt ngực, đặc biệt trong đau thắt ngực không ổn định.
Dự phòng tránh tái phát của cơn đột quị (thiếu máu não, thiếu máu tim cục bộ).
Loét đường tiêu hoá, những tổn thương có thể gây chảy máu (chấn thương, tai biến mạch máu não… ), tăng huyết áp.
Rối loạn cầm máu do mọi nguyên nhân.
Suy gan, tổn thương gan.
Người mang thai.
Chế phẩm: xem bài thuốc hạ sốt, giảm đau, chống viêm.
Liều dùng: thường dùng liều thấp 100 – 160mg/ngày.
Ức chế sát nhập adenosin vào tiểu cầu và vào tế bào nội mô mao mạch, ức chế phosphodiesterase, làm tăng AMPV tiểu cầu nên có tác dụng chống kết dính tiểu cầu.
Viên 25, 75 mg. uống 75 – 150mg/ngày chia 2 lần.
Là dẫn xuất Thienopyridin.
Hấp thu nhanh qua tiêu hoá. Thời gian bán thải khoảng 30 giờ. Tác dụng kéo dài 4 ngày sau dùng thuốc và còn kéo dài 4 ngày sau ngừng thuốc.
Ức chế gắn ADP vào receptor của nó trên màng tiểu cẩu, nên cản trở hoạt hoá receptor GP II,/ IIIa, là một loại receptor giúp cho fibrin gắn vào màng tiểu cầu để ngưng kết tiểu cầu. Do vậy làm giảm quá trình kết tụ tiểu cầu.
Làm tăng lượng PGD2 và PGE1 trong tiểu cầu, có tác dụng chống kết dính tiểu cầu và kéo dài thời gian chảy máu.
Viên 125mg. Uống 2 viên/ngày, trong bữa ăn.
Là dẫn xuất Thienopyridin, có cấu trúc hoá học giống Ticlopidin, củng cố tác dụng chống kết tập tiểu cầu cơ chế như Ticlopidin.
Liều thường dùng uống 75mg/lần/ngày.
– Các chất ức chế receptor GP IIb/IIIa của tiểu cầu: Tirofiban và Lamifiban đang được ứng dụng ở lâm sàng. Dùng phối hợp với Heparin có hiệu quả tốt trong nhồi máu cơ tim, cơn đau thắt ngực không ổn định.
Các thuốc này làm tiêu fibrin giúp cho cục máu đông mới hình thành có thể tan trở lại, như vậy sẽ tránh được tắc nghẽn mạch, máu đọng ở phổi, màng phổi, nhồi máu cơ tim.
Sự phân huỷ fibrin: Fibrin phân huỷ được là nhờ plasmin. Bình thường trong máu chỉ có plasminogen chưa có hoạt tính. Trong điều kiện nhất định, các chất hoạt hoá sẽ giải phóng khỏi các mô và hoạt hoá được plasminogen thành plasmin làm tiêu fibrin và fibrinogen.
Streptokinase phân lập từ liên cầu khuẩn tan máu nhóm A. Thuốc tạo phức với tiền chất plasminogen để xúc tác phản ứng chuyển plasminogen thành plasmin để plasmin làm tiêu fibrin.
Streptokinase còn xúc tác phản ứng thuỷ phân nucleoproein thành base purin tự do và pyrimidin nucleotid giúp cho việc làm tan sợi huyết, tiêu fibrin.
Streptokinase là “protein lạ” nên có tính kháng nguyên.

Liều khởi đầu: tiêm truyền tĩnh mạch 250 000 – 600 000 IU pha trong nước muối sinh lý 0,9% (1500 000 IU trong l00mL) trong 30phút.
Sau đó mỗi giờ 100 000 – 150 000 IU. Dùng 24 – 48 giờ, có thể dùng tới 1 tuần.
Các thuốc khác
Urokinase, Anistreplase (Aminase), Alteplase (tissue Plasminogen Activator tPA).
Trong một số các trạng thái bệnh lý làm tiêu nhanh fibrin gây chảy máu trầm trọng, như bệnh tăng plasmin trong máu; rối loạn đông máu; tiêu fibrin cấp; những trường hợp này cần phải dùng các thuốc chống tiêu fibrin.
Aprotinin Là các đa peptid lấy từ tụy, tuyến mang tai, phổi, gan của động vật, điều chế đắt tiền.
Thời gian bán thải ngắn, uống mất tác dụng nên phải tiêm. Thuốc thải qua thận, dưới dạng mất hoạt tính, không dùng chống tiêu fibrin đường tiết niệu.
Thuốc tạo phức với plasmin – “aprotinin – plasmin” không còn hoạt tính của plasmin.
Aprotinin còn ức chế được các enzym huỷ protein khác: trypsin, chymotrypsin, kalikrein.
Thuốc có thể gây dị ứng.
Bao gồm các thuốc sau:
Các thuốc tổng hợp chống tiêu fibrin bằng cách:
(162)
(3)
(0)
(0)
(0)
(24)
(4469)
(2)